Back التهاب الغدة الدرقية لهاشيموتو Arabic Haşimoto uru Azerbaijani هاشیموتو ترویدیتی AZB হাশিমোতো রোগ Bengali/Bangla Hashimotov tireoiditis BS Tiroïditis de Hashimoto Catalan Hashimotova tyroiditida Czech Hashimoto-Thyreoiditis German Θυρεοειδίτιδα Χασιμότο Greek Hashimoto's thyroiditis English
| Tiroidite de Hashimoto | |
|---|---|
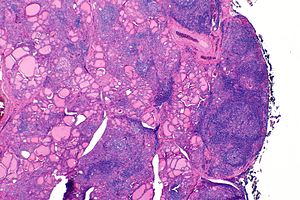
| Tiroide de indivíduo com tiroidite de Hashimoto observada em microscópio de baixa ampliação | |
| Sinónimos | Tiroidite linfocítica crónica, tiroidite autoimune, struma lymphomatosa, doença de Hashimoto |
| Especialidade | Endocrinologia |
| Sintomas | Bócio indolor, aumento de peso, fadiga, obstipação, depressão[1] |
| Complicações | Linfoma da tiroide[2] |
| Início habitual | 30–50 anos de idade[1][3] |
| Causas | Fatores genéticos e ambientais[4] |
| Fatores de risco | Antecedentes familiares, outras doenças autoimunes[1] |
| Método de diagnóstico | TSH, T4, anticorpos antitiroidianos[1] |
| Condições semelhantes | Doença de Graves, bócio nodular não tóxico[5] |
| Tratamento | Levotiroxina, cirurgia[1][5] |
| Frequência | 5% em algum momento da vida[4] |
| Classificação e recursos externos | |
| CID-10 | E06.3 |
| CID-9 | 245.2 |
| CID-11 | 972507934 |
| OMIM | 140300 |
| DiseasesDB | 5649 |
| MedlinePlus | 000371 |
| eMedicine | 120937 |
| MeSH | D050031 |
Tiroidite de Hashimoto é uma doença autoimune em que a glândula tiroide vai sendo gradualmente destruída.[1][6] No início da doença podem-se não manifestar sintomas.[1] Ao longo do tempo, a tiroide pode ir aumentando de volume, formando um bócio indolor.[1] Algumas pessoas desenvolvem hipotiroidismo, que se manifesta por sintomas como aumento de peso, fadiga, obstipação, depressão e dores generalizadas.[1] Após vários anos, a tiroide geralmente diminui de volume.[1] Entre as possíveis complicações está o linfoma da tiroide.[2]
Pensa-se que a tiroidite de Hashimoto se deva a uma combinação de fatores genéticos e ambientais.[4] Entre os fatores de risco estão antecedentes familiares da doença e historial de outras doenças autoimunes.[1] O diagnóstico é confirmado com análises ao sangue para detecção de Hormona estimulante da tiroide, T4 e anticorpos antitiroidianos.[1] Entre outras condições que causam sintomas semelhantes estão a doença de Graves e o bócio nodular não tóxico.[5]
A tiroidite de Hashimoto é geralmente tratada com levotiroxina.[1][7] Nos casos sem presença de hipotiroidismo, pode ser recomendado que não seja feito qualquer tratamento ou pode ser tentada a diminuição do volume do bócio.[1][8] As pessoas afetadas devem evitar a ingestão de grandes quantidades de iodo, embora o corpo necessite da quantidade suficiente de iodo, sobretudo durante a gravidez.[1] Só em casos raros é necessária cirurgia para tratar o bócio.[5]
A tiroidite de Hashimoto afeta cerca de 5% da população em algum momento da vida.[4] Tem geralmente início entre os 30 e 50 anos de idade e é muito mais comum entre mulheres do que entre homens.[1][3] A prevalência da doença parece estar a aumentar.[5] A doença foi descrita pela primeira vez em 1912 pelo médico japonês Hakaru Hashimoto.[9] Em 1957 foi reconhecida como doença autoimune.[10]
- ↑ a b c d e f g h i j k l m n o p «Hashimoto's Disease». NIDDK. Maio de 2014. Consultado em 9 de agosto de 2016. Cópia arquivada em 22 de agosto de 2016
- ↑ a b Noureldine, SI; Tufano, RP (janeiro de 2015). «Association of Hashimoto's thyroiditis and thyroid cancer.». Current Opinion in Oncology. 27 (1): 21–5. PMID 25390557. doi:10.1097/cco.0000000000000150
- ↑ a b Hiromatsu, Y; Satoh, H; Amino, N (2013). «Hashimoto's thyroiditis: history and future outlook.». Hormones (Athens, Greece). 12 (1): 12–8. PMID 23624127
- ↑ a b c d Pyzik, A; Grywalska, E; Matyjaszek-Matuszek, B; Roliński, J (2015). «Immune disorders in Hashimoto's thyroiditis: what do we know so far?». Journal of Immunology Research. 2015: 1–8. PMC 4426893
 . PMID 26000316. doi:10.1155/2015/979167
. PMID 26000316. doi:10.1155/2015/979167
- ↑ a b c d e Akamizu, T; Amino, N; DeGroot, LJ; De Groot, LJ; Beck-Peccoz, P; Chrousos, G; Dungan, K; Grossman, A; Hershman, JM; Koch, C; McLachlan, R; New, M; Rebar, R; Singer, F; Vinik, A; Weickert, MO (2000). «Hashimoto's Thyroiditis». PMID 25905412
- ↑ «Hashimoto's disease». Office on Women’s Health, U.S. Department of Health and Human Services. 12 de junho de 2017. Consultado em 17 de julho de 2017. Cópia arquivada em 28 de julho de 2017
- ↑ «Hashimoto Thyroiditis - Endocrine and Metabolic Disorders». Merck Manuals Professional Edition (em inglês). Julho de 2016. Consultado em 30 de dezembro de 2017
- ↑ «Hashimoto Thyroiditis - Hormonal and Metabolic Disorders». Merck Manuals Consumer Version (em inglês). Consultado em 30 de dezembro de 2017
- ↑ Shoenfeld, Yehuda; Cervera, Ricard; Gershwin, M. Eric (2010). Diagnostic Criteria in Autoimmune Diseases (em inglês). [S.l.]: Springer Science & Business Media. p. 216. ISBN 9781603272858. Cópia arquivada em 8 de setembro de 2017
- ↑ Moore, Elaine A.; Wilkinson, Samantha (2009). The Promise of Low Dose Naltrexone Therapy: Potential Benefits in Cancer, Autoimmune, Neurological and Infectious Disorders (em inglês). [S.l.]: McFarland. p. 30. ISBN 9780786452583. Cópia arquivada em 8 de setembro de 2017